

Wozu dient ein EKG?
Der Arzt erhält durch das Elektrokardiogramm Auskunft über:
Durch Kurvenveränderungen im EKG lassen sich folgende Erkrankungen erkennen:

Wozu dient das Belastungs-EKG?
Bei der ERGO werden die Arbeitsleistung und mögliche Veränderungen der Herz- und Kreislauffunktion gemessen.
Folgende Krankheiten lassen sich diagnostizieren und beurteilen:
Wie wird ein Belastungs-EKG durchgeführt?
Vor dem Belastungs-EKG erstellt der Arzt zunächst ein Ruhe-EKG.
Meist wird die Belastungsintensität alle zwei Minuten um 25 bis 50 Watt gesteigert. Der Arzt registriert das EKG und den Blutdruck mindestens am Ende jeder Belastungsstufe. Sechs bis zehn Minuten nach Belastungsende werden das EKG und der Blutdruck in der Erholungsphase erneut erfasst.
Die Untersuchung wird in folgenden Fällen vorzeitig beendet:
Ziel des Belastungs-EKG ist es, die maximale Herzfrequenz des Patienten zu erreichen. In diesem Fall ist die Untersuchung aussagekräftig.

Wozu dient ein Langzeit-EKG?
In folgenden Fällen ist ein Langzeit-EKG sinnvoll:
Wie wird ein Langzeit-EKG durchgeführt?
Ein Langzeit-EKG wird über meist 24 Stunden aufgezeichnet. Dazu werden drei Elektroden an der Brustwand angebracht. Die Elektroden sind mit einem kleinen EKG-Gerät verbunden, welches beispielsweise am Gürtel getragen werden kann. Das Gerät besitzt ein Speichermedium (SD-Karte) für die einzelnen EKG-Aufzeichnungen, die dann am PC vom Arzt mittels einer speziellen Software ausgewertet werden kann.
Bei einer Langzeit-EKG-Untersuchung sollte der Patient seine Beschwerden und Aktivitäten in diesen 24 Stunden genau beobachten, aufschreiben und dem Arzt mitteilen. So lassen sich Veränderungen im EKG mit entsprechenden Ereignissen in Zusammenhang bringen.
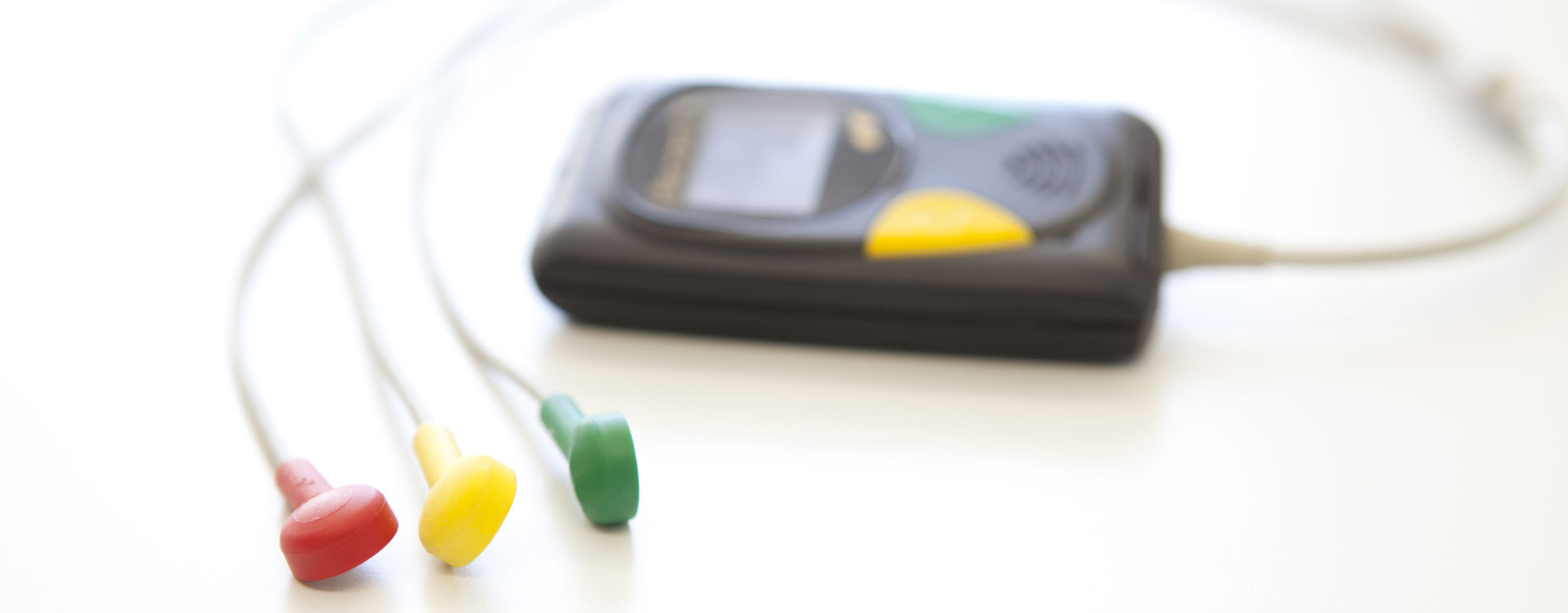
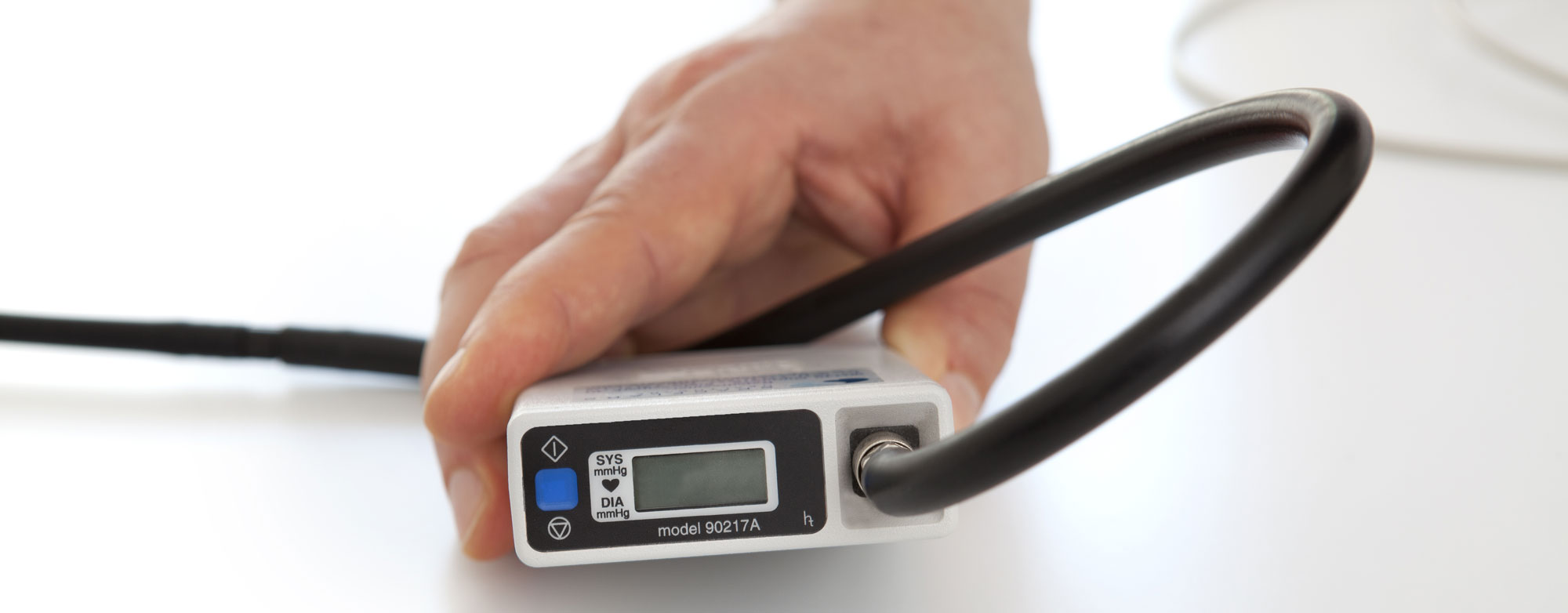
Wozu dient die Langzeit-Blutdruckmessung?
Diese Untersuchung wird in folgenden Fällen durchgeführt:
Wie wird die Messung durchgeführt?
Die Langzeit-Blutdruckmessung funktioniert wie eine normale Blutdruckmessung, aber über 24 Stunden. Die Blutdruckwerte werden mithilfe tragbarer Geräte automatisch gemessen: tagsüber alle 30 Minuten, nachts alle 60 Minuten. So werden die Blutdruckwerte im Alltag ermittelt, gespeichert und schließlich vom Arzt ausgewertet.
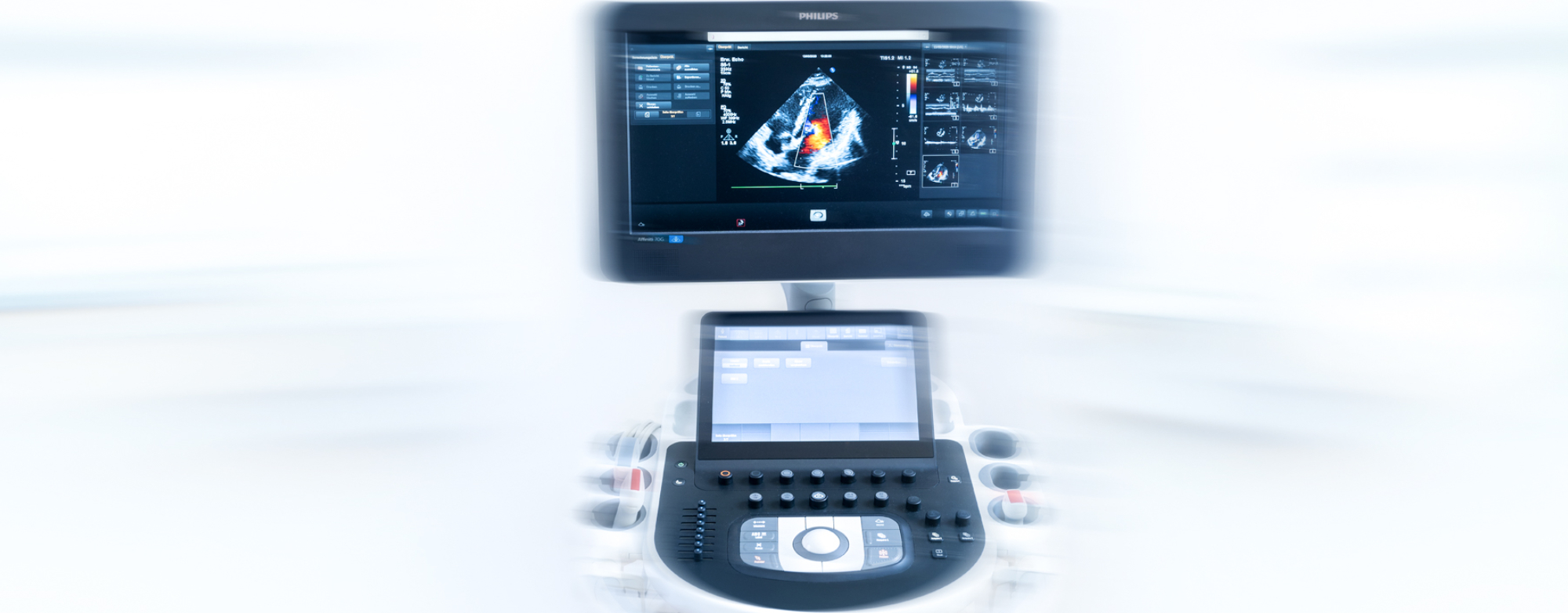
Wie funktioniert eine Echokardiografie?
Bei der Echokardiografie sendet ein Schallkopf Schallwellen aus. Das Herzgewebe und der Blutfluss im Herzen verändern diese und der Schallkopf empfängt sie wieder. Mit Hilfe eines Verstärkers werden die Schallwellen bearbeitet und auf einem Bildschirm dargestellt.
Dafür gibt es verschiedene Methoden:
B-Bild-Methode:
Man erhält eine zweidimensionale Darstellung der Herzstrukturen, zum Beispiel der Herzwände. Die reflektierten Schallwellen werden als Punkte auf dem Bildschirm dargestellt.
M-Methode:
Eine eindimensionale Ultraschall-Untersuchung, bei der schnelle Bewegungsabläufe (z.B. Herzklappen-Bewegungen) im Bezug zur Zeit dargestellt werden.
Doppler-Verfahren:
Der Schallkopf sendet Ultraschallwellen von konstanter Frequenz aus. Trifft das Schallwellenbündel auf eine sich bewegende Fläche - in diesem Fall auf ein Blutkörperchen - wird ein Teil der Wellen mit veränderter Frequenz (Doppler-Effekt) reflektiert.
Duplex-Sonographie:
Eine Kombination aus B-Bild-Methode, Doppler-Verfahren und Farbkodierung.
Die Duplex-Sonografie ermöglicht die gleichzeitige Untersuchung von Herzstrukturen und Blutstrom. Durch die Farbkodierung wird die Richtung des Blutstroms in Bezug auf den Schallkopf sichtbar gemacht. Dieses Verfahren ist für die Beurteilung der Herzklappenfunktion wichtig.
Wozu dient die Echokardiografie?
Mithilfe der Herzsonografie erhält der Arzt Aufschluss über:
Folgende Erkrankungen lassen sich diagnostizieren bzw. in ihrem Verlauf dokumentieren (Verlaufskontrolle):
Wann wird eine Gefäß-Sonografie durchgeführt?
Die Doppler/Duplex-Sonografie ist eine Routinemethode in der Diagnostik von Gefäßerkrankungen.
Dieses Verfahren wird in folgenden Fällen eingesetzt:
Außerdem lässt sich der Erfolg von gefäß-chirurgischen Eingriffen kontrollieren und der Verlauf beobachten. Beispiele sind die Operation von Halsschlagaderverengungen (Stenose der Arteria Karotis) bzw. die Operation nach Bypass bei pAVK.
Wie funktioniert ein Herzschrittmacher?
Ein Herzschrittmacher besteht aus einem Impulsgenerator (auch als Aggregat bezeichnet), der normalerweise unterhalb des Schlüsselbeines unter der Haut eingepflanzt wird. Ein oder zwei dünne isolierte Drähte (Elektroden) verbinden das Gerät mit dem Herzen und messen dort die elektrischen Impulse. Das Aggregat überwacht so die Herzfunktion ununterbrochen und gibt über die Elektroden elektrische Impulse an das Herz ab, wenn es einen langsamen Rhythmus wahrnimmt. Diese elektrischen Signale bewirken dann, dass das Herz schneller schlägt.
Der Impulsgenerator ist ein kleiner Computer. Er wird von einer Batterie gespeist, die sicher im Gehäuse des Aggregats versiegelt ist. Das Aggregat kann auch Informationen über ihr Herz aufzeichnen, die der Arzt mit Hilfe eines kleinen Computers auswerten kann. Sie zeigen ihm an, ob er die Einstellung des Aggregats mit Hilfe des Programmiergeräts ändern und an ihre Bedürfnisse anpassen muss.
Es gibt zwei verschiedene Arten von Schrittmachern: Einkammer- und Zweikammer-Schrittmacher.
Welche Maßnahmen sind nach dem Einsetzen eines Herzschrittmachers nötig?
Nach der Implantation eines Herzschrittmachers ist die regelmäßige Nachsorge mit Kontrolle des Therapiesystems und Untersuchung des Patienten notwendig, um eine optimale Therapie und die Sicherheit des Patienten zu gewährleisten. Das Gerät muss nicht nur zuverlässig funktionieren, sondern sollte auch möglichst wenig Energie verbrauchen, damit die Lebensdauer der Batterie verlängert und ein Aggregatwechsel möglichst lange hinausgezögert wird.
Unsere Praxis kontrolliert alle gängigen Herzschrittmachergeräte
(Biotronik, Boston Scientific, Medtronik, St. Jude Medical)
Wie funktioniert ein Eventrecorder?
Erfassung von Herzrhythmusstörungen , die im normalen Langzeit-EKG nicht erfasst werden, weil sie in längeren Abständen auftreten.
Medizinischer Hintergrund
Der Ereignisrekorder (Event-Recorder) ist ein kleines EKG-Aufzeichnungsgerät, das der Arzt im Rahmen einer kleinen Operation in Lokalbetäubung unter die Haut einbringt. Die EKG-Registrierung startet automatisch oder auf Knopfdruck von den Betroffenen.
Letztlich stellt es eine Sonderform des Langzeit-EKG's dar. Ein herkömmliches Langzeit-EKG wird üblicherweise über 24-Stunden aufgezeichnet. Häufig entgehen selten auftretende Rhythmusstörungen dieser Aufzeichnung und somit der Diagnostik.
Oftmals sind Herzrhythmusstörungen Ursache von unklaren Ohnmachtsanfällen. Der Eventrekorder erfasst diese Ereignisse.
Welche Maßnahmen sind nach dem Einsetzen eines ICD nötig?
Nach der Implantation eines ICD-Geräts ist die regelmäßige Nachsorge mit Kontrolle des Therapiesystems und Untersuchung des Patienten notwendig, um eine optimale Therapie und die Sicherheit des Patienten zu gewährleisten. Das Gerät muss nicht nur zuverlässig funktionieren, sondern sollte auch möglichst wenig Energie verbrauchen, damit die Lebensdauer der Batterie verlängert und ein Aggregatwechsel möglichst lange hinausgezögert wird.
Unsere Praxis kontrolliert alle gängigen Defibrillatorgeräte
(Biotronik, Boston Scientific, Medtronik, St. Jude Medical, Sorin)

Wann werden Schrittmacher / Eventrecorder / Defibrillatoren (ICD & CRT-ICD) kontrolliert?
Ändern sich der Krankheitsverlauf, die Medikation oder andere Faktoren, kann eine neue Einstellung des Geräts notwendig werden. Regelmäßige Kontrolluntersuchungen sind die beste Voraussetzung dafür, die Programmierung rechtzeitig an Ihre geänderten Bedürfnisse anzupassen bzw. aufgetretene Probleme zu erkennen.
Zeitverlauf der Nachsorge
Die Kontrollen finden in kürzeren Abständen statt,
Außerplanmäßige Kontrollen finden statt: